大腿骨頸部骨折の治療とリハビリ
大腿骨骨折の種類
大腿骨骨折の中で、大腿骨の股関節に近い部分で起こる骨折は大腿骨近位部(だいたいこつきんいぶ)骨折と呼ばれ、主に骨折部位によって分類されます。
医学的には、大腿骨近位部骨折は大きく以下の2種類に分けられます。
- 関節内骨折(狭義の大腿骨頸部骨折:だいたいこつけいぶこっせつ)
関節の中で骨折する場合です。
血液循環が悪いため、骨癒合(骨がくっつくこと)が得られにくいという特徴がありますが、骨折による出血は関節の中に貯まるため、太腿などの皮膚の下への内出血は少ないです。 - 関節外骨折
関節の外を骨折する場合で、主に大腿骨転子部骨折や転子下骨折が含まれます。
周囲を血行の良い筋肉組織などに囲まれているため骨癒合は得やすいですが、受傷時の外力も大きく、太腿の筋肉内、皮膚の下などへの出血も多く、貧血など全身状態に影響が出やすいという特徴があります。
大腿骨頸部骨折と大腿骨転子部骨折は、脚の付け根の骨折であるという点で共通しますが、解剖学的な形状の違いにより治療法や予後が異なります。
このページでは、特に「大腿骨頸部骨折」についてできる限り簡単に、わかりやすく解説します。
大腿骨頸部骨折について
大腿骨頸部骨折とは何ですか
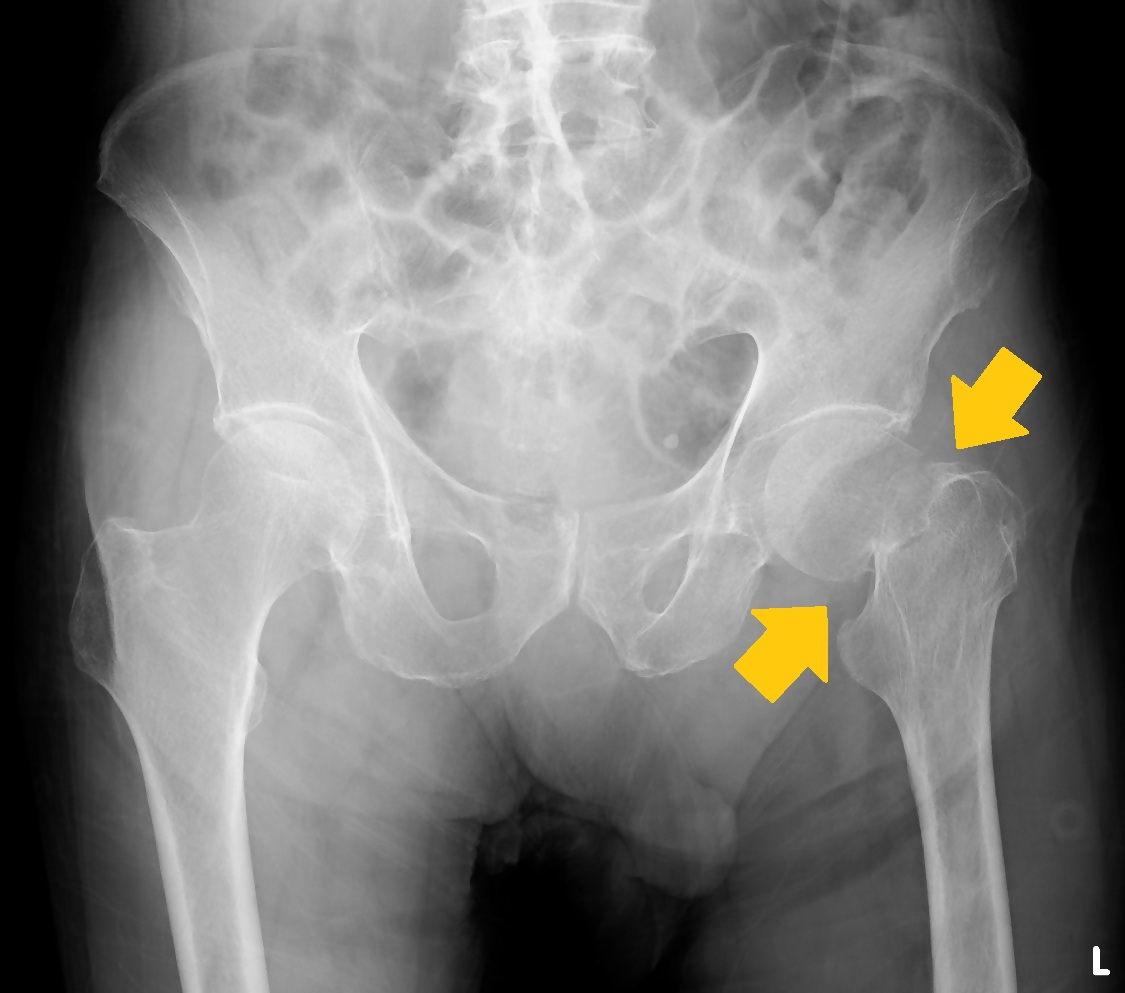
※矢印部分(大腿骨頸部)に骨折線が確認できます
大腿骨頸部骨折とは、股関節の内側にある頸部(けいぶ)と呼ばれる部分が骨折することを言います。
大腿骨の先端の丸い部分を骨頭、そのすぐ下の細い部分が頸部であり、この細い頸部が折れるのが大腿骨頸部骨折です(広義には大腿骨近位端の骨折全体を指すこともありますが、狭義では関節内におこる骨折を指します)。
この骨折は、高齢者にとっては「寝たきりの原因となる骨折」として広く知られています。 また、骨折によって細い動脈が損傷すると血が流れなくなり、骨頭壊死などの合併症を長期経過で引き起こす可能性があり、治療が難しい骨折とされています。
大腿骨頸部骨折はどのような場合に起こりますか
国内では年間10数万人が受傷しており、特に70代以降に増加し、85歳以上で頻度が高くなっています。男女比では一般的に女性が男性の4倍多くなっています。※1
最も多い受傷原因は転倒です。転倒時に大転子(股関節の横の出っ張った部分)を強打したり、膝をついて太ももの骨を捻ったりして受傷することが多いです。
骨の強度がひどく低下している場合は、転倒が原因ではなく、骨折が先に起きてから転倒している可能性や、おむつ交換などの軽微な動作で骨折を起こすこともまれにあります。
若年者では、交通事故や転落事故などの高エネルギー外傷によって発生することもあります。
※1 日本整形外傷学会 『大腿骨頚部骨折と大腿骨転子部骨折』
(URL:https://www.jsfr.jp/ippan/condition/ip25.html )
大腿骨頸部骨折はどのように診断しますか
大腿骨頸部骨折が疑われる場合、まず痛む場所を確認し、X線(レントゲン)検査を行います。X線検査やCT検査により、骨折の有無、位置、骨のずれ(転位)の程度が評価されます。
- X線検査で分かりにくい亀裂骨折(ひび)や不全骨折が疑われる場合は、MRI検査が行われます。
- MRIは、骨折線だけでなく骨内出血なども鮮明に写し出せるため、不全骨折の診断に有効であるとされています。
- また、骨折の背景にある骨粗鬆症の評価のために、骨密度検査(DXA)も併せて行われることが重要です。
大腿骨頸部骨折の治療法について
大腿骨頸部骨折の治療法はどのようなものがありますか
治療法は、骨折の部位、ずれの程度、年齢、全身状態によって決定され、大きく保存的治療法と手術療法(外科的治療法)に分けられます。高齢者の場合は、早期離床が重要であるため、手術療法を第一選択とすることが一般的です。
1. 手術療法(外科的治療法)
大腿骨頸部骨折に対する手術としては、主に以下の2種類の手術が行われます。
- 骨接合術(固定術)
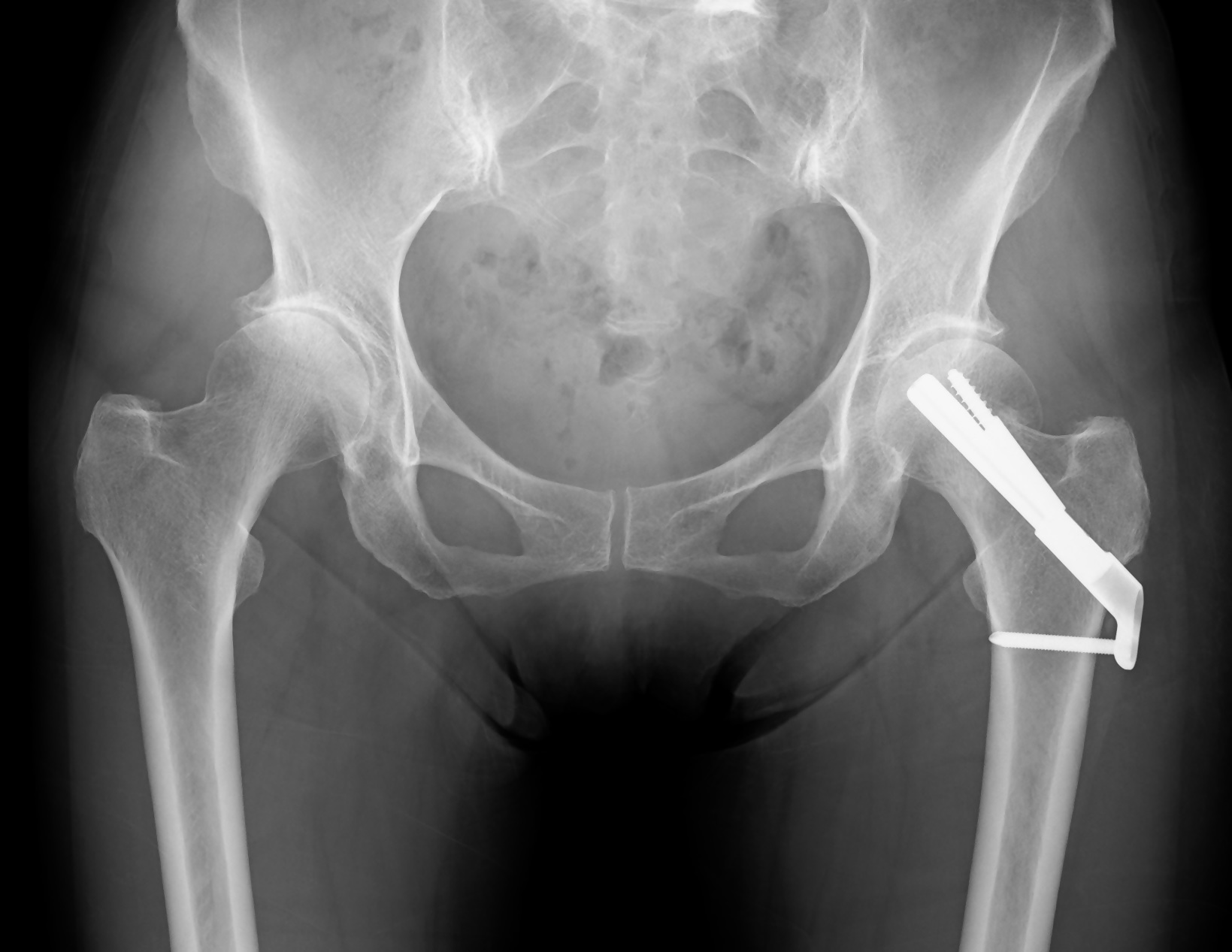
大腿骨接合術(固定術)後の
レントゲン写真 - 人工骨頭置換術(BHA)
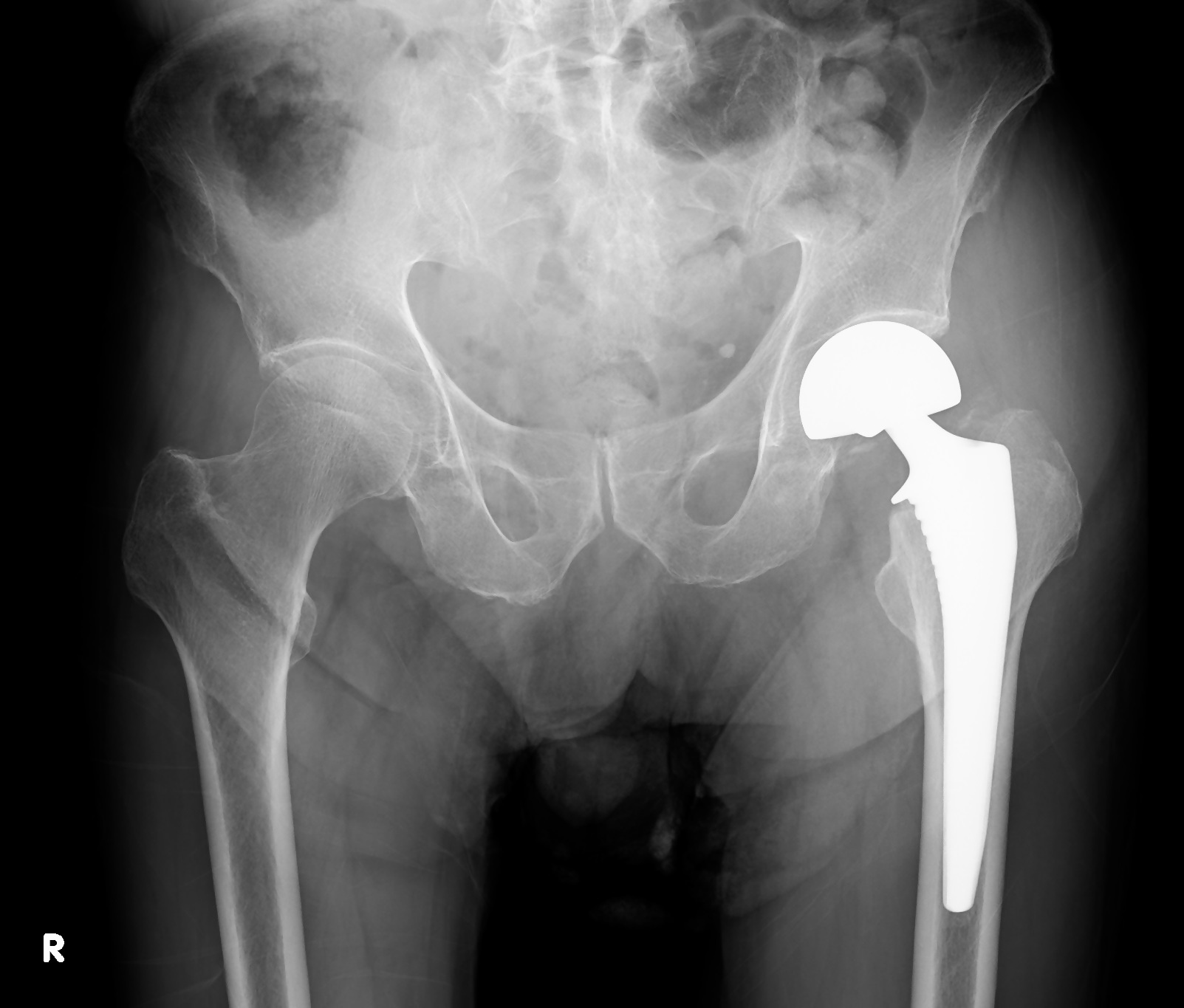
人工骨頭置換術後の
レントゲン写真
- 早期離床が可能で術後の成績も安定しており、偽関節や骨頭壊死といった合併症を避けることができるというメリットがあります。
- 人工骨頭置換術の代わりに、若年者や活動性が高い方には人工股関節全置換術(THA)が適応されることもあります。
2. 保存的治療法
手術をせずに骨癒合を待つ治療法です。全身状態(心臓の機能など)が悪く、手術が困難と判断される場合や、本人・家族の意思で手術を避ける場合に選択されます。
骨癒合には数ヵ月を要し、その間は安静臥床が必要となるため、寝たきりや褥瘡、肺炎などの廃用症候群のリスクが高くなり、最終的に元のように歩ける可能性はかなり低くなります。
3. 予防的治療
骨折が発生した後も、再骨折予防のため骨粗鬆症の治療(食物、薬物、運動)を行うことが重要です。
大腿骨頸部骨折の手術の流れを教えてください
1. 手術前日までの流れ
大腿骨近位部骨折の治療では、早期のリハビリテーションを行うために、早期手術が非常に重要とされています。
- 早期診断と準備
転倒後、立てない状態になっている場合は大腿骨頸部骨折を疑い、X線、CT、MRIなどで診断を確定します。 - 手術適応の決定
骨折型、転位の程度、患者の年齢、既往の合併症(心疾患、糖尿病など)、認知症の有無、社会的背景などを総合的に考慮し、手術方法(骨接合術または人工骨頭置換術など)を決定します。 - 早期手術の実施
手術は、可能であれば24〜48時間以内に行うべきとされ、骨折から手術までの日数が短いほど、歩行回復の率が良いことが示されています。 - 術前リハビリ
リハビリテーションは手術前から開始されます。
手術待機中も、下肢深部静脈血栓症予防のため、患肢の足関節の底背屈運動や、上肢・下肢の筋力維持訓練を行います。疼痛緩和目的で牽引を行うこともありますが、原則として牽引は不要です。
2. 手術中の流れ
手術は、麻酔管理法や手術方法の進歩により、高齢者でも安全に行うことが可能になっています。
- 手術方法
患部の状態により、最適の術式(骨接合術、人工骨頭置換術など)を選択します。 - 整復と固定
転子部骨折の骨接合術では、牽引手術台を用い、良好な整復位を保ちながら透視下で金属の器具による固定が行われます。 - 脱臼予防の配慮
人工骨頭置換術では、術後の股関節の安定性を高めるための手技が行われます。
3. 手術後の流れ
- 早期離床とリハビリ開始
合併症や廃用症候群を防ぐため、手術翌日(術後1日目)からベッド上での坐位保持訓練やリハビリテーションが開始されます。 - 荷重開始
- 人工骨頭置換術の場合:通常は手術直後から全荷重が可能となり、早い段階での起立・歩行を目指します。
- 骨接合術の場合:原則直後からの全荷重が可能ですが、骨折形態や安定性によっては、再骨折や転位を防ぐために荷重制限が設けられ、X線で確認しながら徐々に荷重を増やすことがあります。
- 痛みの管理
骨折部の痛みは、強固な固定が得られていれば通常1〜2週間でなくなるとされています。痛みの程度に応じて痛み止め(点滴、座薬、内服など)が使用されます。 - 脱臼予防
人工骨頭置換術を受けた場合は、脱臼を予防するために、術後しばらくの間、クッションなどを使って良肢位をとり安静にすることが必要です。 - 術後リハビリ
車椅子への移乗、立位訓練、平行棒内歩行訓練、歩行器・杖歩行訓練へと段階的に進められます。
大腿骨頸部骨折の手術はどのくらいの費用がかかりますか
3割負担の場合、大腿骨頸部骨折の手術費用(入院費含む)の目安は下記のとおりです。
横にスクロールしてください。
| 病名 | 術式 | 入院期間 | 金額 |
|---|---|---|---|
| 大腿骨頸部骨折 | 関節内骨折観血的手術 | 2週間 | 35〜40万円 |
横にスクロールしてください。
上記金額はあくまで概算です。診療内容や入院日数、差額ベッドの利用等で金額は増減します
高額療養費制度を利用することで費用負担を抑えられる場合があります
大腿骨頸部骨折の入院期間はどのくらいですか
大腿骨頸部骨折の治療に伴う入院期間は、患者さんの状態や治療方針、転院(リハビリ施設への移動)の有無によって異なります。
- 急性期病院での手術後の入院期間は、20〜40日程度で退院される方が多いです。ある調査では、急性期病院の在院日数は平均20.2±9.4日でした。※2
- 日本の医療制度では、手術を行う急性期病院から、リハビリテーションを行う回復期病院に転院する仕組みができています。回復期病院(リハビリ施設)での在院日数は、平均52.2±22.5日であったという調査結果があります。※3
- 術後1~2週経ち、手術創が治癒し、全身状態が落ち着いたら、リハビリテーション専門の病院へ転院し、入院リハビリテーションを概ね1〜2ヶ月間行うことが多いです。
※2、3 The Japanese Journal of Rehabilitation Medicine 53巻1号 (2016年1月)
『大腿骨近位部骨折のリハビリテーションからみえる廃用症候群』
(URL:https://www.jstage.jst.go.jp/article/jjrmc/53/1/53_17/_pdf)
大腿骨頸部骨折のリハビリはどのようなことを行いますか
大腿骨頸部骨折後のリハビリテーションは、寝たきりを防ぎ、元の生活能力を取り戻すために極めて重要であり、リハビリは手術後1日目(翌日)から早期に開始するのが一般的です。
リハビリテーションの主な目的と内容
- 早期の離床と動作訓練
- 術後すぐにベッド上で坐位保持訓練を開始し、車椅子への移乗を進めます。
- 早い段階で立位保持訓練を開始します。
- 日常生活動作(ADL)の練習として、整容、着替え、排せつ(トイレ)、入浴などの動作練習を行います。
- 筋力強化と関節の柔軟性維持
- 寝たきりによる筋力低下や関節の拘縮(固くなること)を防ぐため、ストレッチや筋力強化運動を行います。
- 特に歩行の安定に重要である大腿四頭筋(太ももの前面)や中殿筋(お尻の外側)、腸腰筋の筋力強化が重要です。
- 歩行訓練
- 段階的に平行棒、歩行器(または松葉杖)、杖を用いた歩行訓練が進められます。
- 必要に応じて、階段昇降や屋外での歩行練習も行います。
- 骨折後の歩行能力は、骨折前より1段階落ちること(例:杖歩行だった方は手押し車歩行)が多いため、患者さんに合ったより安全な歩行方法(杖や歩行器の使用など)が検討されます。
- 再転倒予防
維持期のリハビリでは、再骨折予防のための運動習慣の獲得や、住環境の調整(手すりや段差の解消など)の検討も行います。
海浜病院の
大腿部骨折治療について
海浜病院の診療体制
- 整形外科の医師がチームを組んで治療にあたっております。
- 内科、手術室、麻酔科のサポートの下、受傷入院から早期手術が行えるよう心がけております。
海浜病院の大腿部骨折の治療実績
大腿骨骨折手術件数(2025年):36名
どのようにして受診できますか?
当院での受診を希望の方は、他院からの診療情報提供書(紹介状)をお手元にご用意のうえ、予約センターで予約をとってからご来院ください。
ただし症状が強く緊急の場合は救急車を呼んでください。
患者さんからの診察電話予約について
紹介状をお持ちの患者さんは予約センターにて診察予約ができます。
- 医療機関からの紹介状
- 「電話予約申込書」の用紙
当院では、予約のない患者さんの電話による新規再来予約は、外来診療の混乱を避けるため、特別な事情がある場合を除きしておりません。何卒、ご理解・ご了承くださいますようお願い申し上げます。
予約に関する必要書類その他のご案内は下記のページをご確認ください。
関連診療科
大腿部頸部骨折についてのQ&A
大腿骨頸部骨折はどのような人がなりやすいですか
大腿骨頸部骨折は、主に骨粗鬆症で骨がもろくなった高齢者に多発することが有名です。この骨折は、「寝たきりの原因となる骨折」として広く知られています。
なりやすい人、およびその背景には以下のような要因があります。
- 高齢者
国内では年間10数万人が受傷しており、主に70代以降に増加し、85歳以上で特に頻度が高くなっています。
加齢により筋力低下やバランス感覚の低下が生じ、転倒のリスクが増加します。高齢者は「病人が怪我人を背負ってやってくる」と言われるように、慢性疾患(内科的合併症)を合併していることが多く、これが治療を難しくする要因となります。
- 骨粗鬆症(特に女性)
骨の強度が低下している骨粗鬆症が骨折の最大の原因と考えられています。骨粗鬆症がある場合、ちょっと脚を捻ったぐらいの軽い外力でも頚部骨折が発生することがあります。
女性はもともと骨の量が男性より少なく、閉経後にエストロゲンの分泌が低下することで骨密度の減少スピードが早くなるため、骨粗鬆症になりやすいとされています。骨の強度がひどく低下している場合は、転倒が先に起きたのではなく、骨折が先に起きてから転倒している可能性や、おむつ交換などの軽微な動作で骨折を起こすこともまれにあります。
- 転倒しやすい環境や生活習慣
受傷原因として最も多いのは転倒です。高齢者は自宅内や屋内での発生が多い傾向にあります。
過去の骨折歴や運動不足もリスク因子です。
稀に、若年者であっても交通事故や転落事故などの高エネルギー外傷によって発生することがあります。
大腿骨頸部骨折の発生率は男女差や年齢差はありますか
大腿骨頸部骨折(広義の大腿骨近位部骨折を含む)の発生頻度は、年齢とともに増加し、特に女性に圧倒的に多いという明確な男女差があります。
- 年齢差
大腿骨頸部骨折の発生は70代以降に増加し、特に80歳以上の超高齢者に頻度が高くなります。ある調査では、骨折時の平均年齢は80.9歳というデータもあります。
特に75歳から84歳までが最も多く、90歳を越えるとすべての症例が女性であったというデータもあります。 - 男女差
骨粗鬆症が女性に圧倒的に多いため、この骨折は高齢女性に好発します。
新発生患者数を見ると、女性は男性の2.6倍から4倍近く多くなっています。人口当たりの年間発生率を年代別に見ると、女性に集中していることがわかります。
- 70~79歳:男性 1.8人に対し、女性は 15.7人。
- 80~89歳:男性 6.1人に対し、女性は 57.4人。
- 90歳以上:男性 14.7人に対し、女性は 31.4人程度。
なお、日本における大腿骨頸部骨折の年間新発生患者数は2016年時点で20万人超(1997年で約92,400人→2007年で148,000人)と推定されており、高齢化に伴い増加傾向にあります。
参考URL
- 日本脆弱性骨折ネットワーク
『多施設大腿骨近位部骨折データベース 2022年結果報告書』 - WAMNET
『大腿骨頚部骨折の発生頻度および受傷状況に関する全国調査』
大腿骨頸部骨折の全治期間はどのくらいですか
大腿骨頸部骨折の治療期間や完治までの期間は、骨折の程度や患者の受傷前の身体能力によって個人差があります。
- 治療期間
概ね3〜6ヶ月ほどの期間が必要な場合があるとされています - リハビリテーション期間
急性期病院退院後のリハビリテーションは、3〜6ヶ月は必要との報告が多いです。 - 骨癒合
手術をしない保存的治療法の場合、骨がくっつくまでには数ヵ月を要します。 - 医療保険上のリハビリ期限
骨折に対する医療保険(健康保険)上のリハビリテーションには期限が設けられており、原則として「怪我をした日、もしくは手術した日から150日間」が上限となります。
大腿骨頸部骨折後に歩けるまでどのくらいかかりますか
歩行能力の回復速度には個人差がありますが、一般的には早期からのリハビリテーションによって機能回復の可能性が高まります。
- 早期回復の目安
人工骨頭置換術を受けた場合など、荷重制限の必要がない場合は、手術翌日から歩行練習を開始可能となります。約1ヶ月あれば、杖や歩行器などを使いながら歩行可能な状態となり、退院調整が可能となることが多いです。活動性が高かった患者の場合、1ヶ月もかからないうちに退院できることもあります。 - 長期的な機能回復
高齢者の場合、受傷前の歩行レベルを完全に回復するのは難しい場合が多く、受傷前に屋外活動を一人で行うことが可能であった患者さんでも、半年から1年後に元通りに近い歩行能力を獲得できるのは、全体の50%程度です。 - 回復を左右する要因
回復には受傷前の歩行能力や年齢、リハビリテーションの努力、認知症の有無などが大きく影響します。
特に認知症がある場合、歩行の回復は困難となることが明らかになっています。
大腿骨頸部骨折からどのくらいで仕事復帰できますか
大腿骨頸部骨折後の仕事復帰は、職種や治療法によって異なり、デスクワークであれば2~3ヶ月、立ち仕事や重労働では4~6ヶ月以上かかることがあります。
復帰には医師の許可が必須であり、まずはリハビリを継続し、職種に合わせて無理のない範囲で段階的に復帰することが大切です。
大腿骨頸部骨折からいつごろスポーツに復帰できますか
スポーツへの復帰までの期間については、患者の年齢や受傷状態によって異なります。
本格的なスポーツへの復帰については、医師の指示に従い、リハビリを行いながら段階的に判断しますが、一般的には3カ月〜1年程度かかることもあります。
大腿骨頸部骨折の後遺症は残りますか
残念ながら、大腿骨頸部骨折は、適切な治療とリハビリテーションを行った場合でも、機能的な後遺症が残る可能性があります。
- 歩行能力の低下
すべての患者さんが元通りの歩行能力を獲得できるわけではありません。骨折前の歩行能力と比較して1段階落ちることが多くあります。 - 偽関節や骨頭壊死
骨接合術を行った場合、骨がうまくつかない偽関節や血行障害による骨頭壊死が生じ、痛みが残ったり、再手術(人工骨頭置換術など)が必要になることがあります。 - 脱臼
人工骨頭置換術を受けた場合、術後に脱臼を起こす可能性があり、特定の動作を生涯にわたり避ける必要があります。 - 寝たきり
骨折をきっかけに活動量が低下し、寝たきり状態になってしまうリスクが伴います。
大腿骨頸部骨折の副作用はどのようなものがありますか
大腿骨頸部骨折は、手術や長期臥床によって様々な合併症(「副作用」として言及されることもあります)を引き起こす可能性があります。
- 命に関わる重篤な合併症
- 深部静脈血栓症(DVT)/肺塞栓症
下肢に血の塊(血栓)ができ、それが肺に運ばれて命に関わることがあります(エコノミークラス症候群とも呼ばれます)。 - 肺炎:術後早期の死亡原因として最も多いとされています。
- 心不全や尿路感染症、貧血なども考えられます。
- 深部静脈血栓症(DVT)/肺塞栓症
- 廃用症候群(長期臥床による機能低下)
- 認知症
寝たきりの状態か続くと、活動量や脳への刺激の減少により、認知機能が低下したり、骨折後に認知症を合併したりすることがあります。 - また、褥瘡(床ずれ)や廃用性筋力低下、関節拘縮などを発症することがあります。
- 認知症
- 手術や骨折部位の合併症
- 人工骨頭置換術の場合、脱臼に注意が必要です(特に術後6ヵ月間は注意が必要です)。
- 骨接合術の場合、偽関節(骨がくっつかない)、骨頭壊死(血流障害で骨がつぶれる)、遅発性骨頭陥没などがあり、再手術が必要となる場合があります。
- 手術時の感染症:手術部位に細菌が繁殖し、再手術や人工骨頭の抜去が必要になることがあります。
- 再骨折:荷重制限を守らないと再骨折する危険があります。
大腿骨頸部骨折時の禁忌姿位はありますか
大腿骨頸部骨折に対する人工骨頭置換術を受けた患者は、股関節の脱臼を防ぐために特定の姿勢や動作(禁忌肢位)を避ける必要があります。
脱臼は、股関節を深く曲げたり、内側に捻じったり(内旋)したときに起きやすくなります。特に手術後6ヵ月間は注意が必要ですが、脱臼は1年以上経過しても起こる可能性があるため、日常生活上の脱臼防止は生涯にわたり注意が必要です。
具体的な脱臼の危険のある動作(後方アプローチの場合の例)
- 低い椅子に座る(股関節を深く曲げる)。
- 和式トイレでしゃがむ。
- 足を組む、横座りする。
- 靴や靴下の着脱の際に膝が内側に入る(膝の外側から手を伸ばす)。
- 床の物を拾う際に手術した足を前に出す。
など
禁忌肢位は手術の方法(アプローチ)によって異なるため、主治医や担当の理学療法士・作業療法士に正しい動作方法を必ず確認し、指導された動作制限を守ることが大切です。
大腿骨頸部骨折の死亡率はどのくらいですか
大腿骨頸部骨折および大腿骨転子部骨折後の死亡率は、日本では10%以下であり、欧米の報告(11〜35%程度)に比べて良好とされています。
死亡率が高くなる要因としては、より高齢の人、入院期間の長い人、受傷前の歩行能力が低い人、認知症のある人、男性、心臓疾患のある人などが挙げられます。また、術後早期(入院中)の死亡例の原因としては肺炎が最も多いといわれています。
早期に手術を行わないと、24時間以内の手術例より1年後、3年後の死亡率が3倍増えるという報告もあり、早期手術と早期リハビリテーションが生命予後にも重要です。
高齢者の大腿骨頸部骨折の注意点を教えてください
高齢者の大腿骨頸部骨折では、骨折の治療だけでなく、全身的な管理と機能回復が特に重要になります。
高齢者は複数の慢性疾患(脳血管障害、心疾患、糖尿病、高血圧など)を合併していることが多く、これらの管理も並行して行う必要があります。
主な注意点
- 廃用症候群(長期臥床による機能低下)
安静臥床による寝たきり、認知症、褥瘡、肺炎、筋力低下、関節拘縮などの合併症(廃用症候群)を防ぐために、早期手術と早期からの強力なリハビリテーションを実践することが最も重要です。 - 転倒・再骨折の予防
大腿骨頸部骨折は転倒によるものが大半であり、また反対側の骨折を生じるリスクも高いため、以下の予防策が必要です。
- 環境整備:自宅内の段差解消、手すりの設置、滑りにくい床材の使用、足元を照らす照明の調整など。
- 骨粗鬆症の治療:薬物療法や栄養管理、適度な運動を継続します。
- 歩行補助具の活用:杖や歩行器などの歩行補助具を適切に使用します。
- 認知症への対応
認知症は歩行回復の重大な阻害因子となりますが、認知症があってもリハビリ自体は可能であるため、「リハビリ不能」と判断せず、根気強く起立-着席運動などの訓練を行うことが大切です。
